一項新的大型研究預測,X世代(1965年至1980年出生的人)患癌症的機率高於他們的父母和祖父母。研究人員正在努力找出病例增加的原因。這可能與飲食或運動習慣的改變有關嗎?癌症本身是否正在進化得更加狡猾和有害?新的研究提供了一些可能的線索。
這項模型研究發表在《JAMA Network Open》上,梳理了1992年至2018年間收集的美國380萬人的癌症監測資料。研究人員在X世代、嬰兒潮一代(1946-1964年出生的人)、沉默一代(1928-1945年)和最偉大的一代(1908-1927年)內部和之間,尋找侵襲性癌症病例(已擴散到原始部位以外的癌症)的模式。研究結果表明,針對某些癌症的醫學進步——透過更好的篩查、預防和治療獲得——已被其他癌症(包括結腸癌、直腸癌、甲狀腺癌、卵巢癌和前列腺癌)的驚人增長所超過。這一令人不安的趨勢讓研究人員感到困惑,並爭先恐後地尋找答案。
“這確實是在多項研究中觀察到的現象,現在我認為這確實是一個不爭的事實,我們看到年輕人的癌症發病率正在上升,”馬薩諸塞州總醫院的胃腸病學家、哈佛醫學院醫學教授安德魯·陳說,他沒有參與這項新研究。“這項研究確實證實了我們已經知道的,但也為我們提供了關於特定癌症部位趨勢的額外見解,以及關於個別群體內部增長率的更多細節。”
支援科學新聞報道
如果您喜歡這篇文章,請考慮透過以下方式支援我們屢獲殊榮的新聞報道 訂閱。透過購買訂閱,您正在幫助確保未來能夠繼續講述關於塑造我們當今世界的發現和想法的具有影響力的故事。
美國國家癌症研究所(NCI)的主要研究員和該研究的合著者菲利普·羅森伯格解釋說,社會世代,也稱為“出生佇列”,是人群分組的一種有用方法。以這種方式跟蹤癌症發病率可以幫助研究人員將隨時間推移的趨勢與某些並行事件聯絡起來,例如新的風險因素或致癌物暴露,或人口範圍內的生活方式或政策變化。這可以深入瞭解為什麼某些癌症在不同年齡組中的發病率更高——並有望為預防策略提供思路。“我們終於可以以更高的解析度來觀察這些模式,從而瞭解故事的不同方面,”羅森伯格說。“我們能夠做到的一件真正新穎的事情是理清50歲以下的群體,並將這些趨勢真正歸因於出生佇列。”
之前的研究報告稱,50歲以下的人群患某些型別癌症的機率更高,尤其是消化系統癌症。例如,儘管美國的總體發病率在下降,但50歲以下人群的結直腸癌發病率一直在穩步上升。新的研究顯示,X世代也出現了類似的增長趨勢,但羅森伯格說,“對我來說,驚喜的是,不僅僅是結腸癌和直腸癌。“令人驚訝的是癌症的數量。”
羅森伯格和他的合著者,NCI科學家阿達爾貝託·米蘭達-菲略在新研究中預測,X世代成員的幾種癌症發病率將會上升:甲狀腺癌、腎癌、直腸癌和結腸癌。此外,女性的胰腺癌、卵巢癌和子宮內膜癌發病率將會更高,男性前列腺癌和白血病的發病率將會上升。預計X世代男性的肝癌和膽囊癌發病率會降低,而女性的宮頸癌發病率預計會下降。與前幾代人相比,所有X世代成員的肺癌發病率也將下降。
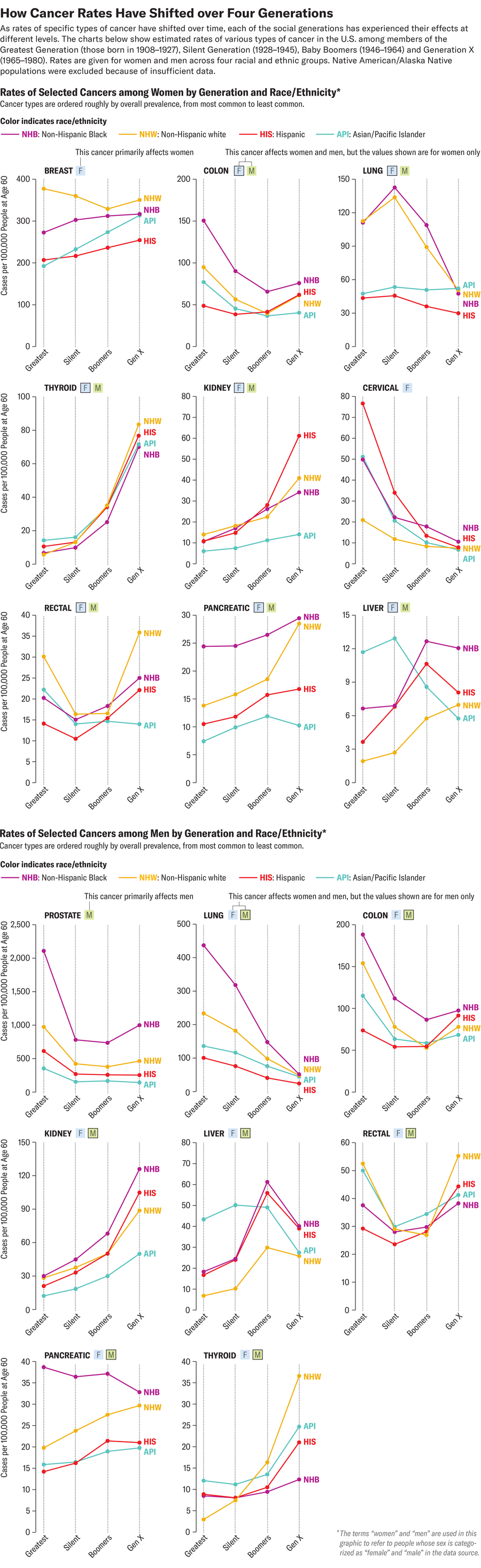
其中一些趨勢比其他趨勢有更清晰的解釋。例如,宮頸癌防治的進步可能與更有效的篩查有關,而肺癌發病率的降低則歸因於自20世紀60年代以來菸草使用的顯著減少。“吸菸不僅是肺癌的主要驅動因素,也是許多[其他]癌症的主要驅動因素,”羅森伯格說。癌症檢測措施,如篩查和基因譜分析,已經改進並變得更加普及——但許多研究人員堅持認為,這並沒有推高新的總體發病率。“人們被診斷出來不是因為[癌症]透過更好的診斷被發現,而是因為它們不幸地在臨床和症狀上變得明顯,而這並不是改進診斷的特點,”陳說。換句話說,更多的癌症在晚期、侵襲性階段被檢測出來。“發病率上升的速度和幅度不能簡單地用更早的檢測來解釋。”
找出是什麼導致發病率上升一直是一個更難回答的問題。包括美國癌症協會和國家癌症研究所在內的幾個研究小組指出,飲食、運動和肥胖是公認的風險因素,可以部分解釋發病率上升的原因。陳說,這些因素是“不可否認的”,他共同領導一個名為PROSPECT的國際合作小組,該小組調查早發性癌症。他還補充說,“顯然還有其他因素在推動這種增長,這些因素尚未被確定。”
在早發性結直腸癌的案例中,包括陳和達納-法伯/布里格姆癌症中心青年發病結直腸癌中心主任金米·吳在內的胃腸病學家,一直在治療更多沒有癌症家族史、遺傳病或潛在健康問題或生活方式選擇會增加其風險的人。“他們中的許多人並不肥胖。他們過著非常健康和積極的生活方式,並且飲食健康,但他們仍然被診斷出患有非常晚期的結腸癌和直腸癌,”吳說。“我們現在也開始看到非常年輕的人患胰腺癌、膽管癌、闌尾癌——所有這些不同的[胃腸道]癌症的病例都在增加。”
約翰·霍普金斯大學醫學院腫瘤學教授奧蒂斯·布勞利說,研究人員正在調查其他線索。食品製備方式的改變,例如加工食品和膳食的增加,可能是一個因素——環境或化學物質暴露,例如來自汙染和塑膠的暴露,也可能是一個因素。布勞利還推測,腸道微生物組的變化,部分原因是抗生素的過度使用,可能會影響結腸癌、直腸癌和其他胃腸道癌症。“今天居住在人們結腸中的細菌與60、70年前不同,”布勞利說。“我們知道糞便微生物組與潰瘍性結腸炎和腸道炎症等疾病有關——我們知道這兩件事與結腸癌有關。”但他指出,研究尚未明確將微生物組與結腸癌聯絡起來。
吳和她在達納-法伯的同事也在努力識別年輕結直腸癌患者的突變和基因修飾;研究人員想看看這種疾病本身在年輕年齡組中是否在生物學上有所不同。“也許[這些癌症]更具侵襲性,”她說。“也許這可以解釋為什麼他們中的更多人被診斷為三期或四期。”
陳、吳和布勞利都認為,發揮作用的可能不僅僅是一兩個因素,而是新變數的匯合。一個人面臨這些風險和暴露的時間和持續時間也很重要;陳說,需要對兒童時期甚至胎兒發育期的生活方式和環境風險進行更多研究。“致癌作用不會在一夜之間發生,”布勞利說。“這通常是一個長達數十年的過程。”
羅森伯格說,年齡仍然是癌症風險的主要決定因素。目前的資料太有限,無法預測千禧一代和Z世代成員的癌症發病率,但如果趨勢繼續目前的軌跡,前景將不會樂觀。他補充說,現在還有時間改變這種情況——即使對於X世代成員來說也是如此,他們是下一個進入癌症高發年齡段的群體。“沒有理由認為癌症發病率在未來一年、三年、五年內必須保持在這些軌跡上,”他說。羅森伯格希望最近的研究能夠幫助激勵和指導癌症預防和研究。
“我們非常清楚,癌症正在從傳統上被認為是衰老疾病的疾病演變為真正影響所有年齡組的疾病,”陳說。“我們需要開發更精確的預防方法,讓我們開始更好地瞭解普通人群中誰處於危險之中,並開始更直接地將我們的努力目標對準這些人,以取得更大進展。”
