2013年1月,美國食品藥品監督管理局(FDA)將美國最受歡迎的睡眠藥物安眠藥的建議劑量減半,但男性劑量未減半。 FDA 確定,在使用唑吡地姆產品(安眠藥的活性成分)的 570 萬女性中,有 15% 的人在服藥八小時後出現駕駛障礙,而 350 萬男性唑吡地姆使用者中,這一比例為 3%。
研究人員早就知道,平均而言,女性清除體內唑吡地姆的速度比男性慢得多。事實上,對於許多廣泛使用的處方藥,平均男性和女性的藥物代謝、耐受性、副作用和益處存在顯著差異,女性發生不良反應的可能性高出 50% 至 70%。 體型、脂肪與肌肉的比例以及包括激素影響在內的許多其他因素都解釋了這些差異。但醫生在開處方時很少考慮這些動態。安眠藥現在有粉紅色(低劑量)和藍色(原始劑量)標籤的瓶子,是“性別特定”醫療建議的一個罕見例子。(FDA 現在建議男性也從低劑量藥物開始服用,醫生可以自行決定增加劑量。)
藥物劑量問題只是醫療保健系統忽視生物性別差異的一個例子。結果,女性常常像男性一樣被對待。此外,該系統可能忽視性別偏見;一些疾病被認為是“男性”或“女性”的疾病,即使兩性都患有這些疾病。醫生常常未能診斷出女性身上典型的“男性”疾病,反之亦然,直到病情變得危險。
關於支援科學新聞
如果您喜歡這篇文章,請考慮透過以下方式支援我們屢獲殊榮的新聞報道 訂閱。透過購買訂閱,您將幫助確保有關塑造我們當今世界的發現和想法的具有影響力的故事的未來。
這些問題源於我們對性別差異的理解存在嚴重差距。絕大多數動物研究僅在雄性動物(主要是齧齒動物)身上進行。女性在人體臨床試驗中的代表性嚴重不足。即使兩性都包括在內,通常也不會報告性別特異性分析——而且由於大多數受試者是男性,研究結果可能與女性無關。 2019 年的一項研究發現,在心力衰竭患者的不良藥物反應報告中,只有 7% 的報告分別提供了女性和男性的資料。其中近一半顯示出兩者之間的顯著差異。毫不奇怪,沒有人理解為什麼一名因心臟病發作住院的年輕女性的死亡風險是年輕男性的兩倍。 1977 年 FDA 的指導方針加劇了生物醫學研究中女性的缺失,該指導方針禁止有生育能力的女性參與 I 期(安全性)和 II 期(有效性)試驗,無論她們是否計劃懷孕。儘管 FDA 現在允許將孕婦納入不威脅妊娠的研究,但很少有藥物被批准用於孕婦,因為缺乏安全性和有效性資料。
解決問題
實踐的改變姍姍來遲。 1990 年,科學家、倡導者和國會議員推動美國國立衛生研究院 (NIH) 設立婦女健康研究辦公室。 1991 年,心臟病專家伯納丁·希利(Bernadine Healy),NIH 的第一位也是唯一一位女性主任,啟動了婦女健康倡議,該倡議在美國招募了近 162,000 名女性。這項研究促成了臨床護理的重大變革;例如,如果沒有這項研究,醫生可能仍然認為他們應該對大多數老年女性進行激素治療,從而導致更多的心臟病發作和中風以及乳腺癌病例。 1993 年的 NIH 振興法案要求在聯邦政府資助的 III 期試驗中招募女性(和少數族裔)參與者——這些試驗旨在確定一種新療法在大群體中的作用。然而,該法案並未要求招募足夠多的女性來確定特定治療方法對女性的具體影響。
2001 年,醫學研究所 (IOM) 的一份里程碑式報告進一步強調了“性別”在支撐醫療保健的基本生物學中發揮的重要作用。報告的結論是“每個細胞都有性別”。然而,幾乎沒有細胞生物學家考慮甚至知道他們研究的細胞或組織的性別。他們也沒有解決性染色體如何影響他們正在研究的系統。 IOM 報告將性別定義為有性生殖生物的生物學質量或分類,通常為男性或女性,源自染色體和性激素。在人體研究中,性別被定義為社會文化——一個人“將自己表現為男性或女性”。
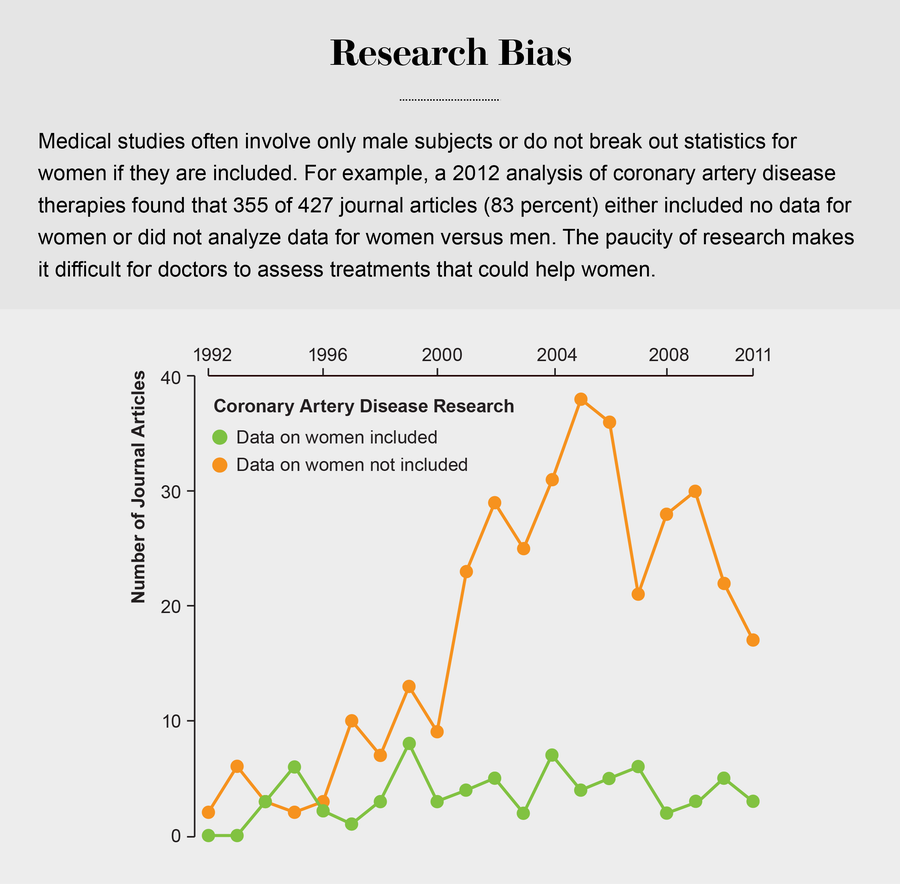
來源:Jen Christiansen;來源:“女性冠狀動脈疾病的治療策略:未來研究需求:比較有效性評價第 66 號確定的未來研究需求”,Rowena J. Dolor 等人。醫療保健研究與質量機構,報告編號 13-Ehc073-ef;2013 年 2 月
這個概念可以擴充套件到包括性別規範(對“男性化”和“女性化”行為的社會期望)和性別關係(人們因性別而彼此反應的方式),所有這些都會對生物學產生強大的影響。例如,男性通常比女性更強壯,這不僅是因為生物因素(如更大的肌肉),還因為性別角色:在許多社會中,男性舉起和搬運大部分重物。另一個例子可能是女性(單相)抑鬱症的發病率是男性的兩倍,這可能是生物和社會因素相互作用的結果,例如女性更容易遭受性侵犯。
自 IOM 報告發布以來,科學家、學者和衛生政策倡導者一直在敦促他們的機構、期刊和政府機構正視將女性和雌性動物納入研究以及研究性別差異的必要性。 2009 年,斯坦福大學的性別創新專案與美國、加拿大和歐盟的合作者合作,開發了性別分析的實用方法,並跟蹤了研究中納入性別方面的進展。 2010 年,婦女健康研究辦公室釋出了一項戰略計劃,其中確定需要在基礎科學和醫學研究中整合性別觀點。
同年,加拿大衛生研究院更進一步,開始要求撥款申請人在研究計劃中註明是否考慮了性別。 2014 年 5 月,時任 NIH 主任弗朗西斯·柯林斯 (Francis Collins) 和婦女健康研究辦公室主任珍妮·克萊頓 (Janine Clayton) 在《自然》雜誌上發表了一份通知,公佈了旨在確保 NIH 資助的臨床前研究同時考慮雌性和雄性以及細胞性別的政策。 2016 年 1 月,NIH 開始要求將性別作為生物學變數納入研究設計、分析和報告中。如果撥款申請人計劃僅研究一種性別,他們必須為這樣做提供令人信服的理由。然而,與加拿大衛生研究院不同,NIH 沒有解決性別對生物學的影響。
男性的疾病
性別偏見深刻地影響著診斷和治療,進而影響著健康結果。儘管進行了多年的“紅裙”運動,但大多數人和許多醫生仍然認為心臟病是男性的疾病。當他們得知心臟病是美國女性的頭號殺手,遠遠超過乳腺癌的死亡人數時,他們感到驚訝。尤其是年輕女性,常常未被確診,因為醫生沒有考慮到這種可能性。此外,女性通常會報告一系列超出胸痛範圍的症狀——男性的主要主訴——包括背痛、噁心、頭痛、頭暈和右臂(而不僅僅是左臂)疼痛。醫生通常將這些常見症狀稱為“非典型症狀”,因為男性不會報告這些症狀。

來源:“神經科學和生物醫學研究中的性別偏見”,Annaliese K. Beery 和 Irving Zucker,《神經科學和生物行為學評論》,第 35 卷,第 3 期;2011 年 1 月
此外,儘管男性和老年女性很可能因區域性斑塊(膽固醇、脂肪和其他物質的積聚)導致一根或多根冠狀動脈阻塞,但年輕女性更可能患有瀰漫性斑塊,這些斑塊會覆蓋並縮小整個動脈,導致心臟供血不足。由於未檢測到特定阻塞,她們可能會被診斷為“無心臟病”,但卻面臨致命性心臟病發作的高風險。儘管較新的診斷測試可以檢測到這種非阻塞性疾病,但醫生必須考慮到年輕女性患有心臟病的可能性才能訂購這些測試。女性的預防和治療指南仍然主要基於男性資料,儘管越來越多的證據表明風險和治療結果存在性別差異。
妊娠現在被認為是主要的血管緊張素負荷試驗,也導致了性別差異,但研究人員直到最近才開始意識到其嚴重的長期後果。與妊娠相關的妊娠期高血壓和先兆子癇以及妊娠期糖尿病(妊娠期間發生的高血糖)使女性隨後患心血管疾病的機率增加近兩倍,也增加了患 II 型糖尿病的風險。
難以破譯
性別差異和性別偏見影響著所有人的醫療診斷和治療。骨質疏鬆症以骨強度降低為特徵,被認為是女性的疾病,因為白人女性一生中骨折的風險是白人男性的兩倍。預防骨折的試驗很少納入男性。然而,男性佔髖部骨折病例的近三分之一,而且受傷後的醫療結果更差。
男性比女性更容易感染病毒、細菌、寄生蟲和真菌,儘管女性性傳播感染(如 HIV 和單純皰疹病毒 2)的發生率更高。另一方面,女性更強大的免疫系統可能解釋了為什麼在美國 2400 萬自身免疫性疾病患者中,女性佔 70% 以上,在自身免疫性疾病中,免疫系統會攻擊人體自身的組織。妊娠也可能在此發揮作用。一些胎兒細胞會進入母親的血液並在幾十年後在她的血液迴圈中被發現,並且它們與某些自身免疫性疾病有關。
性別和性別也影響神經和精神疾病。越來越多的證據表明,男性胎盤透過促進胎兒生長來應對環境壓力,而女性胎盤則促進基因和蛋白質表達,從而提高生存機會。這種差異可能導致男孩更常被診斷出的發育障礙,例如自閉症和閱讀障礙——儘管診斷方法可能會忽略女孩。
.png?w=675)
來源:插圖:Mesa Schumacher,圖表:Jen Christiansen;來源:“美國基於股骨頸或腰椎骨礦物質密度的近期骨質疏鬆症和低骨量患病率”,Nicole C. Wright 等人,《骨與礦物質研究雜誌》,第 29 卷,第 11 期;2014 年 11 月(骨質疏鬆症);“GBD Compare”。健康指標與評估研究所,西雅圖,華盛頓州。訪問日期:2017 年 7 月 http://vizhub.healthdata.org/gbdcompare(多發性硬化症和心臟病);“2014 年死亡人數:最終資料”,Kenneth D. Kochanek 等人,《國家生命統計報告》,第 65 卷,第 4 期;2016 年 6 月 30 日(阿爾茨海默病);“心血管疾病性別差異的機制途徑”,Vera Regitz-Zagrosek 和 Georgios Kararigas,《生理學評論》,第 97 卷,第 1 期;2017 年 1 月(心臟插圖)
圍繞精神疾病的性別偏見似乎很普遍。男孩和男性表現抑鬱症時會表現出憤怒,而不是退縮,這種說法可能源於一種有偏見的期望,即男性外化行為,女性內化行為。世界各地的一些精神衛生專業人員仍然將某些症狀幾乎完全歸因於女性,例如“歇斯底里”,而男性則可能被診斷為“反社會”。這些偏見會影響治療和健康結果。此外,由於醫療系統中的性別偏見,女性比表現相同的男性更有可能被診斷出患有抑鬱症。女性在報告疼痛時也接受更多的抗抑鬱藥和較少量的足夠止痛藥,因為人們錯誤地認為她們對疼痛的耐受性更高。事實上,她們對幾乎每一種被調查的疼痛的閾值都較低。
當談到大腦時,偏見也很猖獗。大眾心理學喜歡男女大腦不同的觀點。報告顯示,男性在每個大腦半球內的皮質連線更多,而女性在半球之間的連線更多。但報告沒有提及所有這些組合連線中有 86% 到 88% 是相似的——這表明男性和女性的大腦比差異更相似。研究還越來越多地表明,任何個體一生中的大腦發育都受到神經可塑性的極大影響——神經細胞隨著時間推移重新佈線的能力。如果男孩和男性的日常經歷與女孩和女性的日常經歷明顯不同,那麼大腦結構和功能的差異應該是可以預期的。
這種複雜的情況使得很難確定腦部疾病的原因和治療方法。在 600 多萬患有阿爾茨海默病的美國人中,幾乎有三分之二的人是女性,這不僅是因為活到 65 歲以上的女性多於男性,還因為在所有年齡組中,女性患上這種疾病的人數都更多。
是時候變得個性化了
顯然,醫學研究人員和醫生在為女性提供更好的醫療保健之前,還有很多問題需要理清。更深入地瞭解性別差異也將改善男性的健康指導。 2015 年,NIH 發起了一項精準醫療倡議,以解決大多數治療方法都是為“普通患者”而不是不同的個體設計的這一問題。 “精準”或“個性化”醫療有望考慮到每個人的基因、環境和生活方式的變異性。然而,試圖查明可能與特定疾病相關的基因變異的全基因組研究通常排除了 X 和 Y 染色體,這表明性別不是精準醫療的重要關注點。
2015 年,加拿大衛生研究院推出了一項關於健康研究中性別問題的線上培訓課程,歐洲研究型大學聯盟釋出了一份關於如何將性別問題納入研究過程的報告。 2016 年,NIH 強制要求研究人員在動物和人體研究中將性別視為生物學變數,一個由 13 位代表九個國家的專家組成的小組制定了研究中的性別公平指南,這是一項全面的程式,用於報告研究設計、資料分析、結果和研究結果解釋中的性別資訊。儘管美國於 2015 年啟動了教育峰會,呼籲將基於性別的證據納入醫學和教育,但進展相對甚微。已經舉行了幾次峰會來評估任何新的進展——最近一次峰會於 2021 年 11 月以虛擬方式舉行。增進對健康和疾病中性別差異的理解,並將這些觀點納入新興的基礎科學領域以及轉化研究和技術,是 NIH 關於婦女健康研究報告的兩個主要主題。
我們可能需要透過政策和資金限制來進一步強制執行,以確保女性生物學進入教科書和測試協議。我們可能還需要要求最佳實踐——作為“不傷害”道德準則的一部分必須遵守的護理標準——以確保臨床醫生和醫療保健提供者在醫療診斷、篩查和治療中同時考慮性別。男女都將從中受益匪淺。如果不關注性別,醫生就無法實現我們都希望獲得的針對每個人的精準醫療。

