75歲的退休超市收銀員瓊·雷默斯在內布拉斯加州大島市享受著她的生活。大島市是普拉特河附近的一個小城市,擁有諸如斯圖爾博物館草原先驅村和沙丘鶴自然保護區等景點。大約兩年前,雷默斯從她的當地醫生那裡得知她患有癌症。更糟糕的訊息是,這是晚期轉移性肺癌,難以治療且生存率極低。在這種情況下,標準方法是姑息治療,以保持臨終患者的舒適。“看起來我可能活不過一年了,”她說。
今天,雷默斯不僅還活著,而且她說她感覺很好。她精力充沛,沒有疼痛。去年秋天,CT掃描顯示她所有的腫瘤都縮小或完全消失了。她還在期待著第11個孫輩的出生。“我還有很多事情想做,”她說。
雷默斯說,她的高質量時間歸功於她作為臨床試驗一部分接受的實驗性藥物。這種療法是兩種名為ipilimumab和nivolumab的免疫療法的組合,尚未獲得美國食品和藥物管理局對肺癌的批准。雷默斯參與的試驗是為了檢驗該療法是否有效而進行的測試之一。
支援科學新聞報道
如果您喜歡這篇文章,請考慮透過以下方式支援我們屢獲殊榮的新聞報道 訂閱。透過購買訂閱,您將幫助確保有關塑造我們今天世界的發現和想法的具有影響力的故事的未來。
如果雷默斯是大型城市著名學術醫療中心的患者,這本不是一個不尋常的故事。德克薩斯大學MD安德森癌症中心和紐約市紀念斯隆凱特琳癌症中心等頂尖癌症醫院約有25%的患者參與試驗。但雷默斯,像大島市其他51,000名居民一樣,居住在最靠近CHI Health St. Francis醫院的地方,這是一家典型的小型社群醫院,是區域網路的一部分,但與任何大型醫療機構沒有正式聯絡。“我不認為小城鎮的人們像大城市的人們一樣有參與試驗的機會,”雷默斯說。她認為她唯一的選擇是每兩週開車近三個小時去奧馬哈一家更大的醫院。她可能不得不留宿而不是直接回家休息,而且她可能不會這樣做。但聖弗朗西斯癌症治療中心的腫瘤科主任發現雷默斯符合雙藥試驗的標準,填寫了表格,跟進並讓她參加了試驗。
臨床試驗中提供的藥物通常代表最新的研究成果,許多藥物最終被證明比標準治療更有效。在藥物試驗的最後三個階段中,當大多數患者進入這些試驗時,有一半的藥物最終因這些改進的結果而獲得FDA的批准。例如,赫賽汀這種藥物在1998年成為乳腺癌的主要治療方法之前,只能在試驗中獲得,此後已開給42萬名婦女。最近,約有9萬名乳腺癌患者接受了Ibrance治療,但在2015年之前,該藥物僅在試驗中給予。另一種藥物Keytruda在2014年臨床試驗後獲得批准;現在約有7萬名患有多種不同型別癌症的患者使用了該藥物。
但是,儘管美國約有三分之一的癌症患者符合新藥試驗的標準,但根據美國國家癌症研究所的估計,只有約4%的患者最終參與了此類試驗,一些專家表示,實際數字甚至更低。造成巨大缺口的主要原因是:在大多數癌症患者接受治療的非學術社群醫院中,醫生認為他們沒有時間、激勵或支援來了解可用的試驗、篩選和招募患者,或提供此類試驗通常需要的額外隨訪護理。美國國家科學院、工程院和醫學院的一項研究得出結論:“社群醫生缺乏積極參與臨床試驗所需的 инфраструктура 和支援。”臨床癌症期刊CA上的一項研究稱試驗招募“令人尷尬地低”,並部分歸咎於“社群腫瘤學家缺乏關於可用研究的知識,缺乏時間或興趣,或缺乏資源來支援進行臨床試驗的成本。”由於全國約有85%的癌症患者最終在社群醫院就診,因此癌症試驗參與率低的大部分原因可歸因於這些醫院未能招募其患者。
試驗招募率低,實際上切斷了患者獲得救命藥物的機會,這是一個巨大的國家健康問題。例如,不到1%的阿爾茨海默病患者參加試驗。但專家表示,對於癌症而言,錯失的機會尤其令人痛心,因為該領域的藥物開發特別強勁。“我們的許多藥物試驗都涉及我們所見過的最有希望的藥物,”梅奧診所的腫瘤學研究員圖菲亞·哈達德說。由於發現了識別和靶向腫瘤突變的新方法,以及幫助調動身體自然防禦癌症能力的免疫療法,已有600多種實驗性癌症藥物在動物和早期小型人體研究中顯示出良好的效果。與普遍看法相反,絕大多數癌症藥物試驗中的患者沒有獲得安慰劑的風險——這些試驗是將最佳標準治療與新藥進行比較。
招募問題也阻礙了研究。患者的缺乏迫使許多試驗在獲得結果之前就停止,結束了許多有希望的療法的進展。大多數試驗至少因患者招募不足而延誤。大約六分之一的試驗從未成功招募到一名患者。“開發新藥的最大問題是缺乏接受治療的患者,”位於新奧爾良的奧克斯納健康系統的腫瘤學家約翰·T·科爾說,他負責監督一個腫瘤科診所網路。“除非我們解決社群醫院招募率低的問題,否則我們無法應對這一挑戰。”
威斯康星大學麥迪遜分校研究醫學研究政策的法學教授R·阿爾塔·查羅認為,政治家和監管機構幾乎沒有採取任何措施來幫助社群醫院和醫生克服障礙。相反,他們通過了“嘗試權”立法,該立法禁止FDA拒絕晚期患者獲得臨床試驗中無法獲得的實驗性藥物。事實上,FDA幾乎從不拒絕此類訪問,因此該法律不太可能幫助到少數患者,並且對改善臨床試驗的訪問沒有任何作用。“幫助社群醫院不堪重負且資源不足的醫生將是一個更好的方法,”查羅說。
然而,找到有效的方法來提供幫助並非易事。有一些部分解決方案,例如人工智慧程式,它可以處理大量資料以將患者與試驗匹配。其他嘗試過的補救措施是低技術的,涉及一系列外展、教育和營銷工具,可以改變社群醫院的反試驗文化。然而,要取得成功,這些方法需要幫助醫生應對時間和精力限制、缺乏專業知識和財務障礙,這些因素阻礙了他們讓患者參與試驗。聖弗朗西斯醫院也面臨著這些小型醫院的劣勢,但設法將其約35%的癌症患者納入試驗。這一成就幾乎完全歸功於當時雷默斯接受治療時的腫瘤科主任穆罕默德·科普爾的決心和奉獻精神。但指望其他每家社群醫院都表現出同樣的熱情是一種冒險的賭博。
一位醫生的使命
當雷默斯生病時,科普爾願意付出額外的工作,以瞭解合適的試驗並讓她參與其中——這項工作內置於學術中心的 инфраструктура 中,但社群醫院沒有——就像他一直為其他患者所做的那樣。科普爾堅持認為,拒絕付出額外的努力就是未能為重病患者提供他們最佳的治療前景。科普爾最近搬到了附近黑斯廷斯社群的莫里森癌症中心,在那裡他正在建立類似的臨床試驗計劃。“今天的護理標準是10年前試驗中的標準,”他說。“讓患者參加試驗就是給他們一個機會獲得一種將在10年後成為護理標準的藥物。”
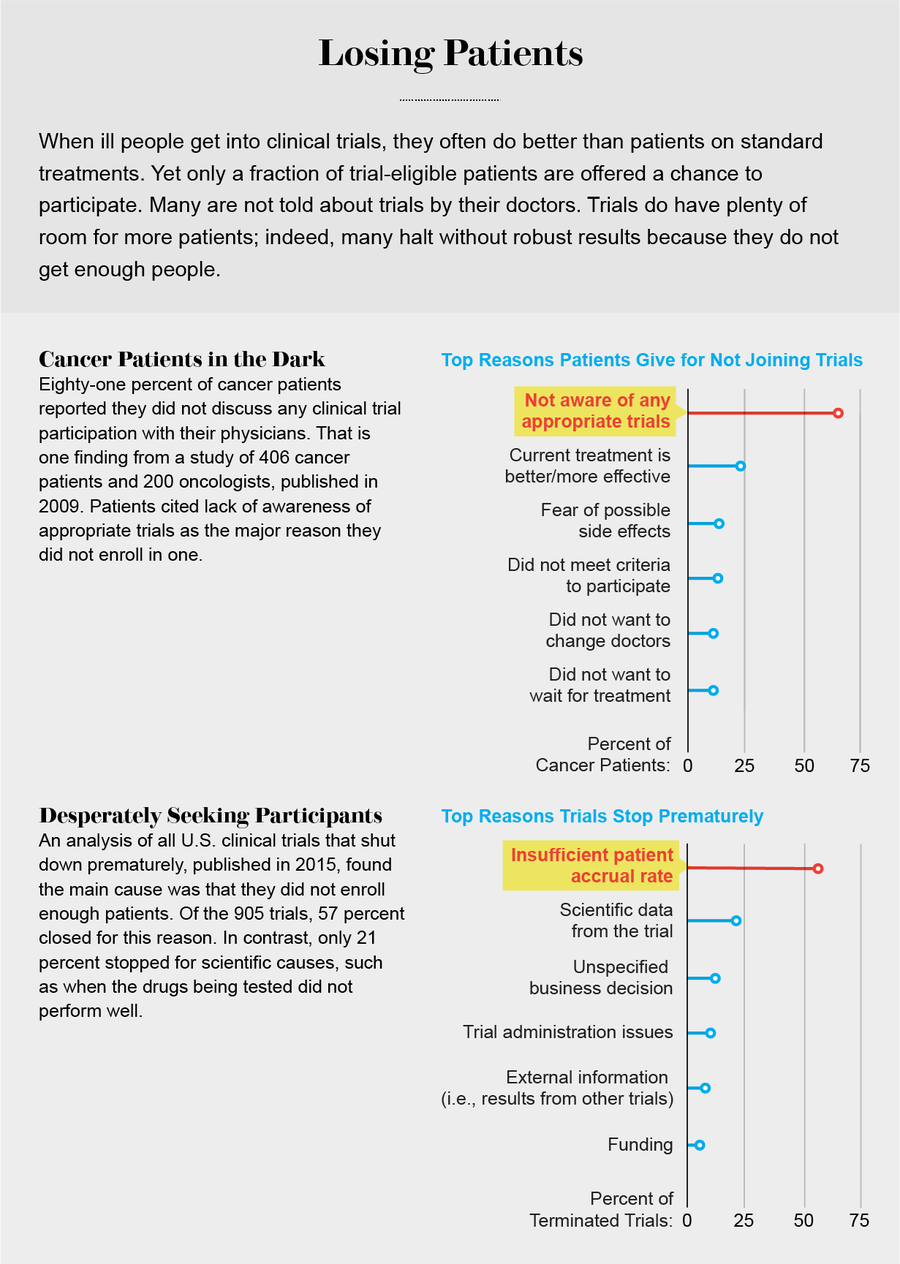
圖片來源:Jen Christiansen;資料來源:“癌症患者和腫瘤科醫生對臨床試驗的認知、態度和參與度”,Laurie Fenton等人在《社群腫瘤學》,第6卷,第5期;2009年5月(患者回復);“Clinicaltrials.Gov結果資料庫中終止的試驗:評估主要結果資料的可用性和終止原因”,Rebecca J. Williams等人在《Plos One》,第10卷,第5期,文章編號E0127242;2015年5月26日(試驗終止)
1995年,科普爾是一位來自土耳其的年輕醫學科學家,在美國華盛頓特區以外的國家衛生研究院從事基礎研究,當時政府政策的變化——臨時工作許可證數量的改變——突然使他面臨失去簽證的迫在眉睫的危險。他留在美國的唯一希望是一個為期三年的專案,該專案向在服務欠缺的社群治療患者的醫生授予永久簽證。他看到大島市聖弗朗西斯醫院的工作列表。科普爾抓住了這個職位。
“但當我來到這裡時,我對自己說,‘我的上帝,我的職業生涯結束了’,”他回憶道。科普爾打算在這份工作中繼續進行一些臨床研究,但他發現聖弗朗西斯醫院當時沒有醫學圖書館,也沒有網際網路接入。臨床試驗幾乎不存在,當科普爾提議他至少嘗試參與一些試驗時,他的腫瘤科同事和醫院管理部門似乎都不接受這個想法。“從一開始就是一場戰鬥,”他說。“即使在大城市的醫院裡,人們也不總是看到臨床試驗有多重要,更不用說一個小城鎮的醫院了。”
問題是,為了賺取工資,科普爾必須每週五天接待源源不斷的患者。但臨床試驗需要額外的工作,由於額外的記錄儲存和嚴格的患者監測要求,每位患者花費的時間平均約為非試驗患者的三倍。在學術中心,醫生有額外的時間,並且可以依靠以試驗為中心的支援人員。科普爾不得不獨自完成所有工作,包括建立嚴格的資料收集、進行額外的診斷測試、進行額外的患者就診、生成報告、培訓員工等等。他還從NCI引入了資金,並加入了一個醫院研究聯盟,該聯盟提供了更多的試驗機會。
MEHMET COPUR,一位為患者尋找臨床試驗的癌症醫生,擁抱其中一位患者。圖片來源:Mary Lanning Healthcare和Alan Jackson Studios
他的許多患者猶豫是否參加試驗,說他們不想成為可能最終獲得劇毒藥物或安慰劑的“小白鼠”——詹姆斯·阿特金斯說,這是一種廣泛存在的誤解,在農村患者中尤其常見,詹姆斯·阿特金斯是北卡羅來納州東南部醫療腫瘤中心的腫瘤學家。科普爾耐心地向他們解釋說,今天的癌症試驗在設計時考慮了患者的利益,最壞的情況通常是獲得他們無論如何都會獲得的藥物。他的大多數患者都同意了。然後,聖弗朗西斯醫院的其他腫瘤學家開始注意到科普爾的試驗患者有時表現出人意料地好。當然,他們表現得很好,科普爾解釋說:他們中的一些人正在接受更好的藥物。很快,他的同事們開始為自己的病人尋找試驗。
“科普爾在完全的農村環境中做得非常出色,”愛荷華大學醫療保健中心的腫瘤學家普拉文·維卡斯說。“他是那種罕見的社群醫生,他可以提供在價值和患者滿意度方面通常勝過學術機構醫生的護理,同時保持在研究的最前沿。”
截至2018年,科普爾在聖弗朗西斯醫院的團隊已招募患者參加了74項不同的試驗。但為了做到這一點,科普爾從黎明時分開始不停地工作,下午7點抽出一個小時在家與他生病的父親共進晚餐,然後再回到診所再工作三個小時。“這些試驗是我生活的全部,”他說。“有時我夢想著做出重大的基礎研究貢獻,但我的患者提醒我,我在這裡所做的事情是更大的貢獻。”
其中一位患者是一位年輕人(他要求不透露姓名),他兩年前得知自己的腎癌正在擴散。批准的化療方法沒有提供太多希望,因此他開始尋找臨床試驗,認為他必須遠離他在大島市附近的家才能參加試驗。他前往華盛頓特區會見一位專家——專家告訴他立即返回內布拉斯加州去看科普爾。“老實說,當我見到科普爾醫生時,我有點懷疑,他告訴我他會讓我參加合適的試驗,”他回憶道。“但當我駛出停車場時,我的手機開始收到關於試驗的電子郵件。”今天,這位患者身體健康,並將此歸功於他透過科普爾招募他參加的試驗獲得的免疫療法藥物。
打破障礙
科普爾在聖弗朗西斯醫院的經歷證明,社群醫院可以成功地成為臨床試驗中心。如果他能夠實現他在規模更小的莫里森癌症中心複製這種成功的願望,這將更令人印象深刻,莫里森癌症中心是黑斯廷斯瑪麗·蘭寧醫療保健社群醫院的一部分。社群醫院不需要像聖弗朗西斯醫院那樣達到35%的招募率,就能在試驗差距方面取得重大進展。如果只有四分之一的社群醫院將其試驗招募率提高到平均10%,那麼參與試驗的癌症患者人數將增加50%。在一項針對廣泛癌症患者的調查中,81%的患者報告他們的醫生沒有與他們討論試驗的可能性。在另一項針對女性癌症患者的調查中,超過一半的患者報告說,她們的腫瘤科醫生要麼沒有提及試驗,要麼甚至積極勸阻患者參與試驗。
聖弗朗西斯醫院的工作也突出了社群醫院面臨的障礙。但幫助其他社群醫院實現飛躍的臨床醫生表示,試驗招募率提高10%並不需要令人望而生畏的個人犧牲。阿特金斯在美國東南部指導一個大型臨床試驗聯盟,他正在與五個州的25家醫院合作,幫助他們提高臨床試驗招募率。阿特金斯說,許多醫生已經加入了進來。這意味著要超出典型醫生每週50小時左右的工作時間,但只超出五個小時或更少。“這對醫生來說是額外的工作,但如果醫生不願意為患者做這件事,我覺得這有點懶惰,”他說。
臨床試驗也可以重新設計,以減輕社群醫院醫生的負擔,將更多的工作量轉移到發起試驗的研究中心。匹茲堡大學醫療中心與另外六家學術醫療中心和美國國立衛生研究院領導的一項研究調查了臨床試驗負責人可以採取的38個步驟,以讓其他醫院的更多醫生參與他們的試驗,這些步驟主要旨在提高醫生對試驗的興趣,同時減少啟動試驗和招募患者所涉及的工作量。這些步驟包括派研究人員到醫院向工作人員介紹試驗的相關性、對患者的好處和患者的資格;提供後續電話會議;為醫院通訊和當地及醫生出版物撰寫文章;建立研究人員24/7訪問通道以獲得問題解答;建立一個專門用於試驗的網站;以及提供患者招募輔助工具,如多語言小冊子和知情同意書。這項研究於2014年在《臨床兒科》雜誌上發表,發現採取這些步驟後,招募率躍升了38%。
主要作者、匹茲堡大學醫學院兒科學副教授索尼卡·巴特納加爾指出,研究期間突出了一些因素。“醫生最大的障礙是時間限制,”她說。“最大限度地減少他們的工作量至關重要,我們發現使一切儘可能簡單化起到了很大的作用。”在巴特納加爾和她的同事為醫生提供的輔助工具中,包括與患者交談的預先準備好的要點,這樣醫生就不必詳細研究試驗的方法來準確解釋它。研究人員還主動聯絡患者的家人,以解決他們的擔憂。巴特納加爾補充說,醫生擔心讓患者參加試驗會損害患者在做出護理決策方面的自主權,因為試驗通常會嚴格限制某些治療方案。她發現,消除這種擔憂的最佳方法是讓研究人員去醫院儘可能多地會見醫生,以建立對試驗方案的信任,並激發人們對試驗可能為個體患者以及最終可能因試驗結果而獲得幫助的無數患者帶來的好處的熱情。“大多數醫生都會為自己為最終可能改變該領域治療指南的研究做出貢獻而感到自豪,”巴特納加爾說。
另一項研究為醫生提供了旨在簡化患者篩查過程(即確定哪些患者符合資格)並使在治療期間更容易遵循試驗方案的材料。這項研究還包括在當地醫生和試驗研究人員之間增加一對一的會議,以及關於正在治療的疾病的現場討論。在那項研究中,目標設施的招募率增加了一倍以上。
一些試驗外展工作正在因學術醫療中心尋求在本州甚至更遠地區透過收購或與社群醫院合作而擴張而得到促進。現有的大型醫療網路也在推動外展。凱撒醫療集團(一家非營利性醫療保健公司)已推動並支援其所有27家北加州醫院(其中許多是社群醫院)招募癌症患者參加試驗。“我們的患者不必驅車50英里或更遠才能到達學術醫療中心,他們可以在他們分娩嬰兒和接種流感疫苗的同一個地方接受臨床試驗治療,”凱撒醫療集團腫瘤學家盧·費倫巴赫說,他負責監督該地區的癌症試驗計劃。同樣,耶魯大學位於紐黑文的主要醫院一直在將康涅狄格州周圍的附屬社群腫瘤科診所納入臨床研究。不幸的是,美國4000家社群醫院中的大多數與學術中心沒有密切聯絡,因此這種方法可能受到限制。
高科技解決方案
然而,技術可能有助於彌合這一特殊差距。梅奧診所一直在測試一種雄心勃勃的方法的試點專案,該方法基於IBM的沃森認知計算平臺。該系統一直在檢視醫療中心每位乳腺癌患者記錄中的所有細節,並將他們與那裡可用的16項不同的乳腺癌臨床試驗進行匹配。梅奧診所聲稱,11個月後,該系統能夠將這些試驗的總招募率提高80%——儘管到目前為止僅在診所本身,尚未在社群醫院。梅奧診所的哈達德正在幫助運營該試點專案,他表示,大幅躍升部分歸功於該專案包括加強人員配備和圍繞患者-試驗匹配的重點。但她補充說,沃森不僅能夠快速瀏覽健康記錄中嚴格指定的資料欄位,而且還能快速瀏覽臨床筆記和其他非結構化資料,這使得系統的命中率發生了很大變化。“大多數電子健康記錄系統不夠複雜,無法回答諸如患者已經接受過哪些治療等問題,”她說。“記錄中超過90%的資料是非結構化形式,而認知系統可以處理它。”
美國國家癌症研究所和凱斯西儲大學進行的一項研究使用另一個名為Trial Prospector的實驗性基於認知計算的系統,掃描了多個診所的60名新胃腸道癌症患者的記錄,並將其中57%的患者與至少15項不同試驗中的一項相匹配。參與研究的一組腫瘤學家對該系統給予了高度評價,認為所有匹配都是準確的。在辛辛那提兒童醫院醫療中心測試的另一個系統被發現可將患者與試驗匹配所需的時間減少85%。
令人興奮的結果,但它們帶有嚴重的限制。一方面,此類系統通常要求醫院擁有完善的電子健康記錄系統來為其提供資料。大多數社群醫院目前擁有的系統過於簡陋,無法允許在試驗匹配功能中進行程式設計。但鑑於醫學越來越依賴於挖掘電子健康記錄以推進患者護理,這些系統將不可避免地升級到自動化試驗匹配將變得可行的程度——尤其是在越來越多的社群醫院與大型醫院甚至學術醫療中心建立聯絡之後。
科普爾本人堅持認為,最終將臨床試驗選擇帶給絕大多數癌症患者的將是同行壓力緩慢增長的浪潮,因為社群環境中的更多臨床醫生開始明白這一點。科普爾本人一直在發表文章——迄今為止已發表63篇論文和文章,例如《臨床腫瘤學雜誌》上的一項研究,評估轉移性胰腺癌的治療方法——並就社群醫院可以取得的成就發表演講。“我告訴醫生,如果他們不尋找讓患者參加臨床試驗的方法,他們應該將患者轉診給願意這樣做的醫生,”他說。
似乎註定會帶來改變的是所有這些方法的結合,即使這種改變是緩慢的:試驗研究人員深入社群並向當地醫生推銷他們的工作,減少醫生工作量的試驗設計,以及自動化患者-試驗匹配和相關任務的工具。這也需要像科普爾和美國國家癌症研究所這樣堅定的倡導者,他們願意發出持續不斷的響亮鼓聲,將試驗與所有醫生——而不僅僅是學術界的醫生——對職業和患者的責任聯絡起來。只有到那時,如果多方面的努力使更多人參加試驗,患者才能真正贏得嘗試權。
